Диабетическая стопа: симптомы и лечение (фото наглядно иллюстрирует проблему) – это вопрос, который очень тревожит людей, больных сахарным диабетом. Такая патология является тяжелым осложнением основной болезни, а её запущенная стадия может привести к потере конечности. Когда появляется диабетическая стопа (фото), начальная стадия дает положительный прогноз лечения, но непринятие своевременных мер по лечению стопы при сахарном диабете обязательно приведет к чрезвычайно опасному течению болезни.
Сущность патологии
По своей сути, диабетическая стопа (фото приводится) не является самостоятельной болезнью. Это синдром сахарного диабета, когда длительное превышение сахара в крови вызывает макро- и микроангиопатию (сосудистые поражения), разрушение нервных волокон, костной и мышечной ткани. Патология, как правило, развивается на средней и тяжелой стадии сахарного диабета, которые характеризуются началом генерализованной ангиопатии (поражения кровеносных сосудов). Такое нарушение ведет к значительному ухудшению кровоснабжения периферических органов. Нижние конечности, как наиболее удаленные от сердца, страдают от этой проблемы достаточно сильно.
У людей в возрасте 30-40 лет более характерно поражение мелких сосудов (микроангиопатия), но постепенно разрушаются и более крупные сосуды (макроангиопатия), что вызывает ишемию, тромбоз, атрофию в наиболее удаленной области – стопы ног. В результате резкого ухудшения кровоснабжения возникает нейропатия, и постепенно разрушаются ткани, что и приводит к специфическим проявлениям патологии – диабетической стопе.
Таким образом, диабетическая стопа представляет собой комплекс нарушений в нижних конечностях, вызванных нейропатией, ангиопатией и остеоартропатией в результате хронического превышения уровня сахара, что выражается в явных проявлениях гнойно-некротического типа, а в тяжелой фазе может привести к гангрене. Синдром диабетической стопы считается основной причиной вынужденной ампутации ноги при сахарном диабете. Такая патология наблюдается у больных сахарным диабетом 1 типа в среднем через 8-9 лет после начала болезни, а при диабете 2 типа – уже через год.
Разновидности болезни
При развитии диабетической стопы выделяются такие формы:
- нейропатический тип: разрушение нервных волокон, что блокирует прохождение нервных регулирующих сигналов и выражается потерей чувствительности;
- ишемический тип: нарушение кровоснабжения в результате ишемии сосудов;
- остеоартропатический тип: атрофия и деструкция костных и мышечных тканей, развивающийся в острой, подострой и хронической форме;
- смешанный тип объединяет первые 2 типа.
Патологию принято классифицировать по появлению осложняющих признаков:
- постоянная чрезмерная сосудистая ишемия;
- язвы со степенью тяжести по Вагнеру;
- синдром Менкеберга;
- патологические переломы и деформация ступни.
Этиологические особенности патологии
Основополагающим механизмом развития синдрома диабетической стопы является нарушение нервной проводимости и кровоснабжения из-за развития сахарного диабета. Однако для того, чтобы патология проявлялась в гнойно-некротическом виде, необходимы провоцирующие причины. Значительную роль играет сенсорная нейропатия, которая приводит к потере чувствительности.
В результате этого явления человек перестает ощущать действие экстремальных температур и механическое воздействие. Как следствие — многократные обморожения, ожоги, потертости, порезы, ушибы и другие травмы. Такие нарушения приводят к разрушению тканей и присоединению различной инфекции. Таким образом, различные волдыри, мозоли, ссадины становятся очагом развития язв. Ситуация отягощается тем, что снижается потоотделение, и кожа становится сухой, что приводит к появлению трещин и новых очагов для инфицирования.
Другая проблема, вызванная нейропатией – ослабление мышечной структуры. Блокирование мышц вызывает деформирование костей ступни (изгиб пальцев, увеличение дуги свода, изгиб стопы). Это явление усиливается отеками конечности. В результате действия этих факторов обувь становится тесной, что ведет к образованию потертостей и мозолей, а затем язв.
Выбор обуви является важным фактором при поражении стопы.
Симптоматические проявления патологии
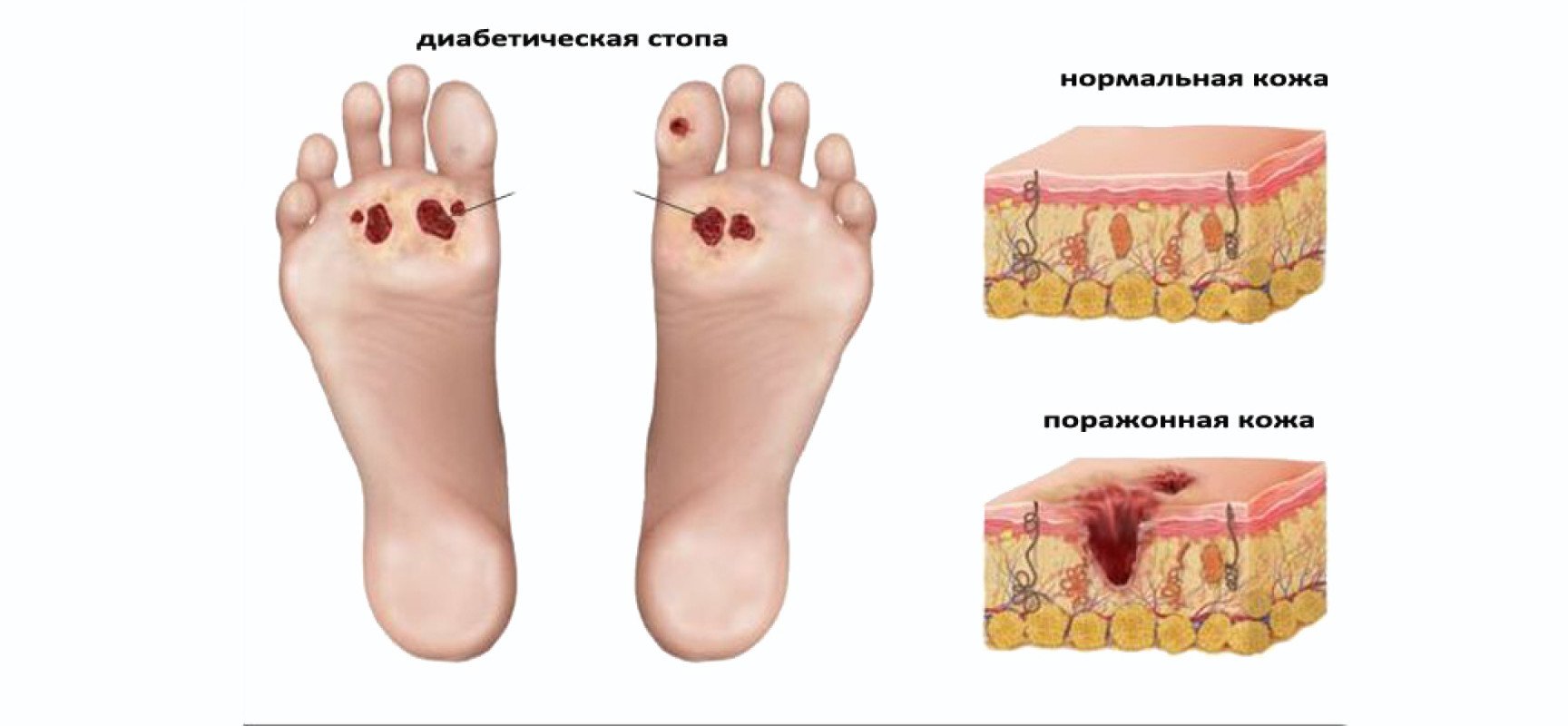
Когда проявляется диабетическая стопа, симптомы (фото 1) проявляются в зависимости от стадии развития процесса.
Принято различать такие стадии диабетической стопы:
- диабетическая стопа (фото – начальная стадия) на стадии 0 характеризуется различными признаками, не связанными с появлением изъязвления;
- стадия 1: появление поверхностных язв;
- стадия 2: изъязвление распространяется вглубь тканей с поражением мышц и сухожилий, пока не захватывая костные ткани;
- стадия 3: глубина язв увеличивается, а процесс развивается на костной ткани:
- стадия 4: развитие гангрены пальцев ступни;
- стадия 5: гангрена всей стопы, когда спасти конечность от ампутации очень сложно.
Таким образом, когда развивается диабетическая стопа, симптомы и лечение определяются запущенностью патологии. Если начальная стадия диабетической стопы имеет неплохой шанс на излечение консервативными методами, то с повышением стадии развития становится неизбежным оперативное лечение.
Начальные признаки патологии
Диабетическая стопа (фото – начальная стадия) на стадии 0 не имеет пока язв, но начальные признаки имеют характерное проявление.
Можно выделить следующие нарушения, которые имеют высокую вероятность перерастания в последующие стадии патологии ступни:
- Вростание ногтей. Наиболее распространено врастание уголков ногтевой пластины в мягкие ткани при неправильном подстригании. При значительном врастании наблюдается болевой синдром и гнойники. На начальной стадии хирург очень просто подрежет края ногтя и остановит процесс.
- Потемнение ногтевой пластины. Наиболее вероятная причина – гематома от кровоизлияния под ногтем. Пропадает прозрачность пластины, она утолщается. Возможно, началось нагноения при трении обувью.
- Грибки. В результате грибкового поражения меняется цвет пластины и её структура. Развиваются гнойные процессы.
- Мозоли. Наиболее характерный начальный признак. Одной из разновидностей является натоптыш. Внутри образования может наблюдаться кровоизлияние и нагноение. При наличии сахарного диабета не следует заниматься самолечением, необходимо проконсультироваться со специалистом. В лечении и профилактике выделяются следующие элементы: правильный выбор обуви, ношение специальных стелек, использование противомозолевых пластырей.
- Пяточные трещины. Признак возникает на фоне повышенной сухости кожи, и чаще всего обнаруживается при частом хождении босиком. В качестве лечения рекомендуются мази и кремы типа Диакрем, Каллюзан, Бальзамед. При появлении глубоких трещин необходимо обратиться к врачу.
- Появление молоткообразных пальцев. Деформации пальцев в виде изгибов, наростов, увеличения косточки сигнализирует об опасности процесса. В качестве лечебно-профилактической меры рекомендуется ношение индивидуальной ортопедической обуви.
- Обострение в местах порезов. Даже небольшие порезы при уходе за ногтями могут стать очагом для изъязвления. Любые, даже очень небольшие повреждения необходимо дезинфицировать и обрабатывать заживляющими средствами.
Признаки развития патологии
Когда на нулевой стадии не заглушена диабетическая стопа, симптомы начинают проявляться явно, а патология переходит на стадии изъязвления. Вокруг очага поражения появляется покраснение, в очаге – нагноение. Все это свидетельствует о присоединении инфекции. При этом нейропатия обеспечивает бесчувственность конечности, и человек не ощущает болевого синдрома. Выявить развитие болезни можно только путем внешнего осмотра.
Признаками прогрессирующей патологии становятся отеки и появление поверхностных язв. Если на этой стадии процесс не остановить, то разрушение продвигается вглубь, вызывая рост язв как в глубину, так и во внешних размерах. Дальнейшее разрастание происходит в костную ткань, а лечение может проводиться только оперативным путем. Патология значительно осложняется, когда помимо сахарного места имеет место гипертония, атеросклероз, почечные проблемы. Следует выделить следующие характерные симптомы прогрессирующей патологии:
- язвы на подошве, боковой поверхности, между пальцами;
- сухость и краснота кожи;
- лихорадочное состояние и озноб;
- хромота при движении.
Болевой синдром возникает при развитии ишемического типа патологии.
Принципы лечения патологии
Когда развивается диабетическая стопа, лечение (фото иллюстрирует болезнь) проводится с учетом степени тяжести отдельного синдрома и сахарного диабета в целом. Лечение диабетической стопы может осуществляться консервативными (на начальной стадии) или оперативными методами. Подход в лечении комплексный с учетом индивидуальных особенностей организма и возраста больного.
При проведении консервативной терапии используются следующие средства:
- Нормализация сахарного уровня: Инсулин и другие средства для снижения сахара в крови.
- Антибиотики назначаются врачом с учетом конкретной инфекции, присоединившейся к процессу.
- Обезболивающие средства при ишемическом или остеопатическом типе болезни: Диклофенак, Ибупрофен, Анальгин.
- Нормализация кровяного снабжения: Пентоксифиллин, Нормовен, Агапурин.
- Средства наружного применения: мази, кремы, растворы с антисептическими и антибактериальными свойствами.
Оперативное лечение проводится путем хирургического вмешательства в зависимости от тяжести патологии. Выделяются следующие способы:
- ангиопластика (восстановление сосудистой проходимости);
- эндартерэктомия (удаление разрушенных сосудов, создание резервных линий кровотока);
- аутовенозное шунтирование (встраивание дополнительного кровотока);
- артериальное стентирование.
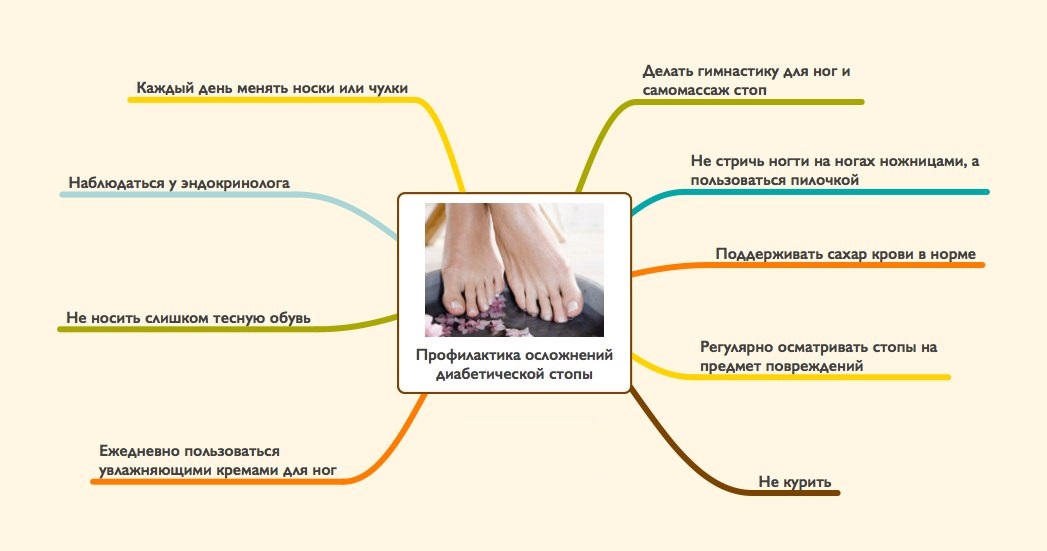
Для исключения опасного осложнения сахарного диабета рекомендуются определенные профилактические меры.
В частности, необходимо постоянно проводить следующие мероприятия:
- постоянный контроль сахара в крови и своевременные консультации с врачом;
- отказ от курения и алкоголя;
- ношение носков из натуральных тканей (хлопок, шерсть) и исключение синтетики;
- правильный выбор обуви и ношение специальных стелек;
- ежедневное занятие лечебной физкультурой для стоп ног (1,5-2,5 ч);
- своевременно избавляться от грибковых поражений;
- обследование стопы проводить ежемесячно у врача.
Очень полезны такие мероприятия:
- ежедневные вечерние ножные ванны в теплой воде с детским мылом;
- постоянная обработка кожи витаминизированным бактерицидным кремом;
- аккуратная подстрижка ногтей;
- обработка дезинфицирующим средством участка между пальцами;
- не следует распаривать ноги.
Диабетическая стопа считается очень опасным осложнением сахарного диабета. Для того, чтобы избежать ампутации конечности, необходимо принимать эффективные меры уже на ранней стадии патологии.